手术方法主要分为两大类:钢板螺钉固定和髓内钉固定。前者包括普通钢板螺钉和AO系统加压钢板螺钉,后者包括闭合式和开放式逆行或顺行钉固定。具体选择取决于骨折部位和类型。
髓内钉固定具有切口小、剥离少、固定稳定、无需外固定等优点,适用于股骨中1/3、上1/3骨折、多节段骨折及病理性骨折。对于下1/3骨折,由于髓腔较大且松质骨较多,髓内钉旋转难以控制,固定效果欠佳,虽然可用螺钉加固,但更适合使用钢板螺钉。
股骨干骨折髓内钉开放式内固定术
(1)切口:在骨折部位中心做外侧或后外侧股骨切口,长度为10-12厘米,切开皮肤和宽筋膜,显露股外侧肌。
外侧切口位于大转子和股骨外侧髁连线上,后外侧切口的皮肤切口位置相同或稍晚,主要区别在于外侧切口切开股外侧肌,而后外侧切口则穿过股外侧肌进入股外侧肌后间隙。(图3.5.5.2-1,3.5.5.2-2)
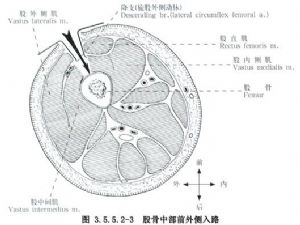
另一方面,前外侧切口是从髂前上棘到髌骨外缘的连线,通过股外侧肌和股直肌进入,可能会损伤股中间肌和支配股外侧肌的神经分支以及股外旋动脉的分支,因此很少或从不使用(图 3.5.5.2-3)。
(2)显露:将股外侧肌向前分离并牵拉,在其与股二头肌的间隙处进入,或者直接切开分离股外侧肌,但出血较多。切开骨膜,显露股骨骨折的上、下断端,显露范围以能观察和复位为限,并尽量少剥离软组织。
(3)修复内固定:将患肢内收,暴露近端骨折端,插入梅花形或V形髓内针,并尝试测量针头粗细是否合适。如果髓腔狭窄,可以使用髓腔扩张器进行适当修复和扩张,以防止针头无法进入或拔出。用骨固定器固定近端骨折端,逆行插入髓内针,从大转子穿刺股骨,当针尖顶出皮肤时,在该处做一个3cm的小切口,继续插入髓内针直至针尖露出皮肤。拔出髓内针,调整方向,从大转子穿过髓内孔,然后沿横截面近端插入。改良的髓内针末端呈细小圆弧形,带有拔出孔。这样就无需拔出并改变方向,只需一次即可完成进针。或者,也可以使用导针逆行插入,使针尖暴露于大转子切口外,然后将髓内针插入髓腔。
进一步复位骨折。可利用近端髓内针的杠杆作用,结合骨撬的旋转、牵引和骨折端复位,实现解剖复位。使用骨固定器进行固定,然后将髓内针推进,使针的拔出孔朝向后方,以符合股骨的曲度。针尖应到达骨折远端的适当位置,但不要穿透软骨层,针尖应留在股骨大转子外侧2厘米处,以便后续取出。(图3.5.5.2-4)
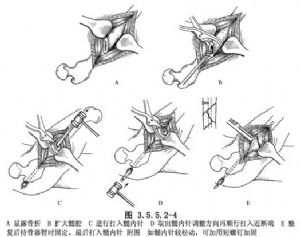
固定后,尝试被动活动肢体并观察是否存在不稳定性。如有必要更换较粗的髓内针,可将其取出并更换。如果出现轻微松动和不稳定性,可加螺钉加强固定(图 3.5.5.2-4)。
伤口最终被冲洗干净并分层缝合。然后穿上了防外旋石膏靴。
II型钢板螺钉内固定
钢板螺钉内固定可用于股骨柄的各个部位,但由于髓腔较宽,下1/3部位更适合这种固定方式。可使用普通钢板或AO加压钢板。后者无需外固定即可实现更牢固的固定。然而,两者都无法避免应力掩盖效应,也无法完全遵循强度均等原则,这方面仍需改进。
该方法剥离范围较大,内部固定较多,影响愈合,并且存在一些缺点。
当髓内钉条件不足、陈旧性骨折髓腔弯曲或大部分骨折无法通过时,骨折下1/3部分则更易于复位。
(1)股骨外侧切口或后外侧切口。
(2)暴露骨折部位后,根据具体情况,用钢板螺钉进行内固定。钢板应置于受力侧,螺钉应穿过两侧皮质,钢板长度应为骨折部位骨直径的4~5倍。股骨骨折通常使用6~8孔钢板。较大的粉碎性骨折碎片可用额外的螺钉固定,并可在粉碎性骨折内侧同时植入大量骨移植物(图3.5.5.2-5)。
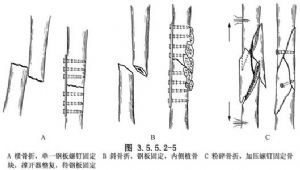
冲洗并分层缝合。根据所用钢板螺钉的类型,决定是否使用石膏进行外固定。
发布时间:2024年3月27日










